【前回の記事を読む】腎臓病は治療しても進行を遅らせることしかできない!? あなたは大丈夫? 腎臓病の3つの主な原因とは
第1章 腎臓病は静かに進行する国民病
腎不全を放置すると命に関わる理由とは?
腎不全が進行すると、自分の力では体のバランスを保つことができなくなります。具体的には尿量が減るため、体内に水分が溜まり、心臓に負担がかかってきます。
その結果、心不全になります。心不全は、心臓のポンプ機能が低下し、全身に必要な血液を供給できなくなる状態です。その結果、動悸、息切れ、咳、むくみ、冷感などの症状が現れます。
また、腎不全が進行すると、血液の電解質のバランスが崩れてきます。特に、高カリウム血症は不整脈を引き起こし、重篤な場合には、心停止を起こすことがあります。
血液が酸性になっていくため、それを代償しようとして呼吸が苦しくなります。また、腎臓からのホルモンが減るため、ひどい貧血にもなります。
いよいよ末期腎不全が近づいてくると、尿毒症と言われる症状が出てきます。上記の症状に加えて、かゆみ、吐き気、強い疲労感、呼吸困難、意識障害なども出てきます。
しかし、病気がゆっくり進行した場合は体が慣れてしまい、自覚症状に乏しいことがあります。その場合、突然死するリスクが高まります。現在でも時々、尿毒症のために救急車で運ばれて緊急入院になり、緊急で透析になる患者がいます。
もし、末期腎不全になってそのまま治療を受けない場合、数日から数週間で亡くなることもあります。
糖尿病や高血圧は症状が出にくいため、サイレントキラーと呼ばれることがありますが、腎不全もサイレントキラーの一つと言えるでしょう。日本で透析が普及し始めたのは1960年代ですから、それ以前に末期腎不全になった方はほとんど亡くなっていたことになります。
透析の方法には大きく分けて、血液透析と腹膜透析の2種類があります。日本の場合は腹膜透析を受けている患者は3%程度と少なく、ほとんどの患者が血液透析を選択しています。よって本書では、透析という言葉は、断りがなければ血液透析を指すことにします。
透析大国・日本の命をつなぐ医療の現実
◼日本の透析事情
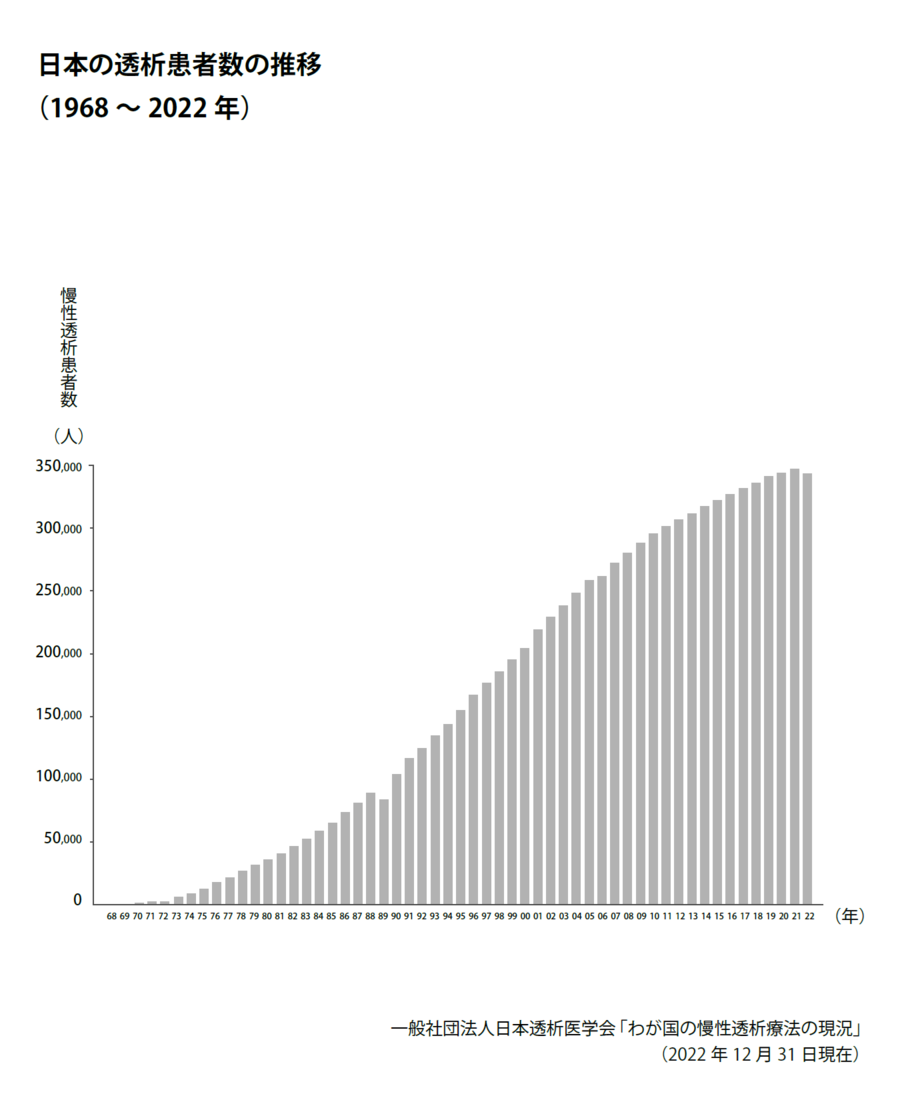
透析とは血液を体外に取り出し、人工腎臓(ダイアライザー)で老廃物や余分な水分を除去した後、きれいになった血液を再び体内に戻す治療法です。日本では現在約35万人の患者が透析を受けています(33ページの図)。
最近は、透析患者数の増加率はやや鈍化していますが、依然として高いレベルを維持しています。血液透析には血液透析と血液濾過透析の二つの方法があります。
①血液透析(HD) 拡散の原理を利用して血液中の毒素を除去します。特に小さな毒素の除去に優れており、高齢者や栄養状態の悪い患者にも向いています。
②血液濾過透析(HDF) 拡散とろ過の両方の原理を用いて、より多くの毒素を除去します。正常な腎臓の原理に近い方法であり、特に、オンラインHDFは、大量の透析液を使用することで、効率的な浄化が可能です。
日本国内には30年以上透析している患者が現在5千人以上いて、その数は年々増加しています。昔のように「透析になったら人生は終わり」という考え方はもはや古くなっています。
近年では、透析技術の向上により、透析患者の合併症のリスクが低下し、透析患者の中には、透析を受けながらも充実した生活を送る人々も増えてきています。
例えば、オーバーナイト透析や在宅透析などの治療法が導入され、より健康的で患者の生活の質も重視した治療も行われています。これにより、透析患者の生存率が向上し、腎移植並みの生存率に近づいていくことが期待されています。